全球首破:小胶质细胞替换治疗阻断致命脑疾病进程
IT之家7月13日消息,复旦大学上海医学院彭勃、饶艳霞团队与上海交通大学曹立团队(兼上海市第六人民医院团队)展开合作。
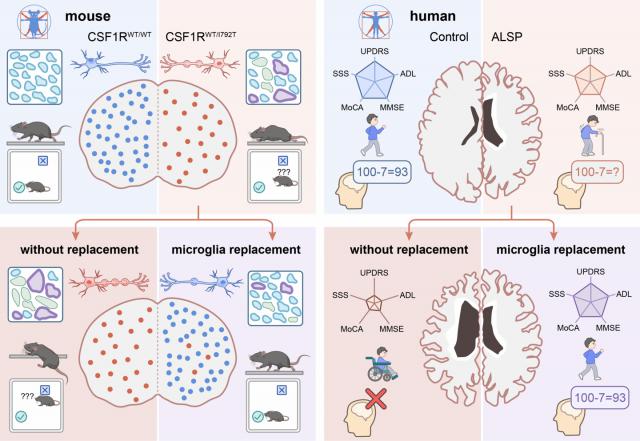
该研究首次证实,通过替换中枢神经系统中的致病性小胶质细胞,成功阻断了致命的成人起病轴突膨胀伴色素胶质细胞脑白质病(ALSP)的病程进展,还首次在人类ALSP患者中系统性验证了小胶质细胞替换策略的临床可行性与长期疗效。
据官方介绍,患者在治疗后长达24个月的随访期间,疾病停止进展,运动功能得以保留,认知能力也保持稳定。
相关成果已于7月11日发布在《科学》(Science)上(IT之家附DOI: 10.1126/science.adr1015)。

小胶质细胞(Microglia)是中枢神经系统(CNS)中重要的免疫细胞。小胶质细胞功能障碍会引发多种中枢神经系统疾病。CSF1R主要在小胶质细胞中表达,对小胶质细胞的存活和功能至关重要。CSF1R的双等位基因突变会导致先天性小胶质细胞缺失,在人类和小鼠中均会造成围产期死亡;单等位基因突变则会导致CSF1R相关的小胶质细胞病(CAMP),这是成人起病轴突膨胀伴色素胶质细胞脑白质病(ALSP)的主要形式。
ALSP是一种由CSF1R基因突变引发的遗传性神经退行性疾病,患者成年后发病,平均生存期仅3 - 6.8年左右。突变使小胶质细胞功能异常,数量大幅减少,还从“大脑保卫者”变成“破坏者”,引发脑白质脱髓鞘、轴突肿胀、认知与运动功能退化,最终导致神经功能丧失。
在我国,ALSP患者发病后的平均生存期仅为3年,全球目前尚无明确有效的根治或缓解方法,患者往往在病情进展中丧失自理能力,生存质量极差。
▲ 基于小胶质细胞替换的细胞治疗策略
该研究不仅在动物模型中实现了超90%的小胶质细胞高效替换,还在8例ALSP患者中完成了两年随访,证明传统骨髓细胞移植(tBMT)可通过机制创新实现小胶质细胞替换,阻止患者病情恶化,标志着我国在小胶质细胞替换领域处于国际领先地位。
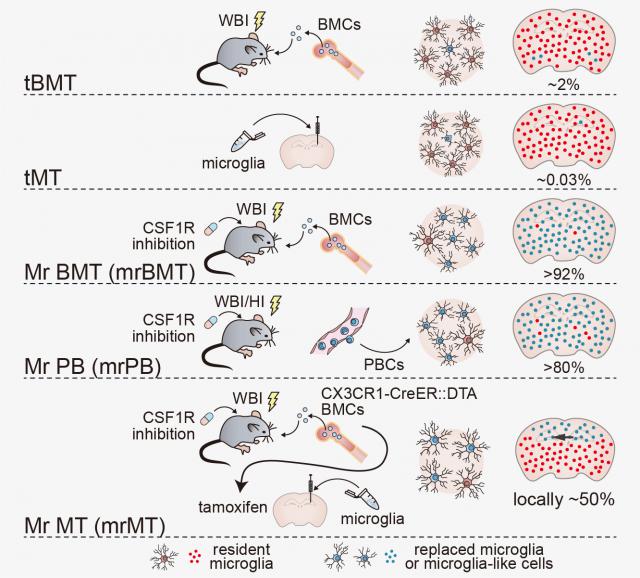
实际上,彭勃团队早在2020年就首次提出“小胶质细胞替换策略”,这一颠覆传统的“细胞乾坤大挪移”创新疗法开发出三种路径:
Mr BMT(骨髓供体替换),清除病变细胞后植入健康骨髓细胞,细胞穿越血脑屏障分化为小胶质细胞,在小鼠模型中替换效率超92%;
Mr PB(外周血供体替换),利用更易获取的外周血细胞,替换效率达80%;
Mr MT(局部定点移植),精准替换特定脑区细胞,减少对其他区域的干扰。
该策略也被简称为MISTER(通过替换进行的小胶质细胞干预治疗和增强策略),此后为该领域的后续研究提供了信息和启发。研究团队推断,该策略对ALSP具有治疗潜力。
▲ 全球首次实现的小胶质细胞替换策略
研究首次完成了模拟人类ALSP病理的关键动物模型构建。传统ALSP动物模型(如CSF1RWT / KO或CSF1R - Δ FIRE小鼠)无法真实再现患者“小胶质细胞数量减少但未消失”的病理特征,在一定程度上制约了研究进展。团队基于全球患者突变谱,建立携带CSF1R基因热点突变(分别对应于小鼠的I792T和E631K突变)的小鼠模型,首次全面复现ALSP的病理学和行为学特征,为机制研究和疗效验证提供了可靠工具。
为验证临床相关性,研究团队在8名ALSP患者中进行了基于tBMT的小胶质细胞替换治疗。通过使用非侵入性的正电子发射断层扫描(PET)成像技术,研究团队发现脑部葡萄糖代谢增加。
值得注意的是,在长达24个月的随访期间,磁共振成像(MRI)和临床评估显示,患者的疾病进展停止,运动功能得以保留,认知能力保持稳定。
该研究还为之前的一个临床病例提供了机制解释,该病例中一名最初被误诊为成人发病型异染性脑白质营养不良的ALSP患者在接受tBMT治疗后,实现了长期病情稳定。这也是首次在人类患者中系统性验证小胶质细胞替换策略的临床可行性与长期疗效。
本文仅代表作者观点,版权归原创者所有,如需转载请在文中注明来源及作者名字。
免责声明:本文系转载编辑文章,仅作分享之用。如分享内容、图片侵犯到您的版权或非授权发布,请及时与我们联系进行审核处理或删除,您可以发送材料至邮箱:service@tojoy.com




